放射線治療
放射線治療とは
放射線治療は手術、薬物療法と並ぶがん治療の3本柱のひとつで、全身ほとんどの部位にある多くの種類のがんが治療の対象です。早期がんであれば放射線治療単独での根治も可能です。また治すことを目的とした治療(根治治療)から、症状を和らげるための治療(緩和治療)まで幅広い役割を担うことができる治療です。
通常の外部放射線治療の場合、治療時に麻酔は必要なく放射線照射中の痛みもありません。このように体への負担が少ないので、ご高齢の方や合併症があって手術が受けられない方でも治療ができます。また放射線治療ではがんを治すだけでなく、正常な臓器の形や機能を残すことができるという大きな特徴があります。放射線治療の治療法や特徴は、日本放射線腫瘍学会のホームページでも紹介しております。

放射線治療科では、高精度放射線治療と呼ばれる強度変調放射線治療(IMRT)、定位放射線治療(SRS/SRT)、画像誘導放射線治療(IGRT)や、体の内部から放射線を照射する密封小線源治療・RI内用療法を活用し、再発がん・再照射も含め、すべてのがんを対象として、他病院からのご紹介も積極的に受け入れております。
またがん医療に関連する各科と密に連携して、それぞれの患者さんに最適な治療方法を検討する会議(キャンサーボード)や附属病院キャンサーセンターでも重要な役割を担っています。さらに、すべてのがんを対象としたがん医療従事者向けのWEBセミナー(WØW!)の企画運営も行なっています。このように放射線治療を基盤とし、病院全体のがん医療向上に努めています。
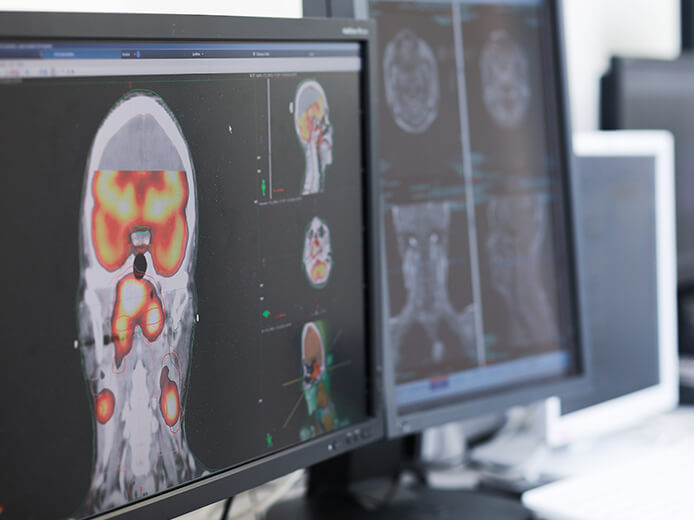
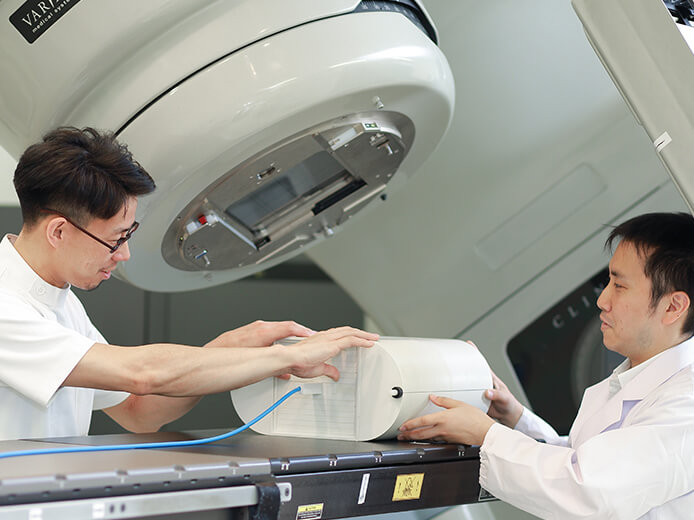
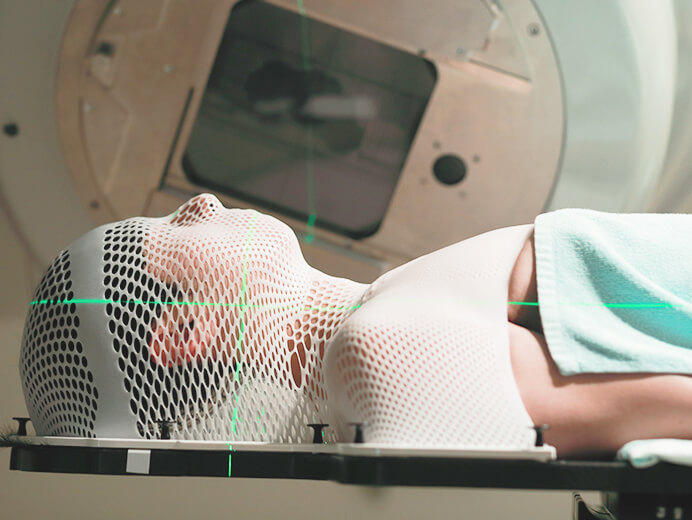
診療実績
| おもな治療疾患 2024年度 | 2024年度 | 2023年度 | 2022年度 |
|---|---|---|---|
| 全治療人数 | 1,089人 | 1,063人 | 1,052人 |
| 乳がん | 196人 | 170人 | 225人 |
| 頭頸部がん | 145人 | 132人 | 141人 |
| 前立腺がん | 141人 | 143人 | 126人 |
| 肺がん | 170人 | 183人 | 151人 |
| うち強度変調放射線治療(IMRT) | 322人 | 274人 | 275人 |
外来診察日程
事前予約が必要です。セカンドオピニオン外来も積極的にお受けしております。
スタッフ
まず放射線治療医(放射線腫瘍医)が、個々の患者さんに最適な照射の方法と投与量を決定いたします。放射線腫瘍医は高度の教育を受けた医療チームを率いています。放射線治療のチームには以下のスタッフが含まれます。

| 放射線治療看護師 | 看護、および治療と副作用への対処のお手伝いをいたします。 |
|---|---|
| 診療放射線技師 | 専用の医療機器を操作し、毎日の治療を行います。また、それら機器の精度管理も行っています。 |
| 医学物理士 | 放射線腫瘍医と協力して放射線治療計画を行います。また、放射線治療における品質管理と安全管理全般を担当しています。 |
| 医療クラーク/受付 | 毎日の治療を快適に受けていただくためのお手伝いをします。 |



医師 (附属病院)

教授 診療科長
附属病院がんセンター副センター長
中村 聡明 なかむら さとあき
日本医学放射線学会 放射線治療専門医・研修指導者
日本放射線腫瘍学会 理事
日本放射線科専門医会・医会 副理事長・フェロー
日本がん治療認定医機構 認定医・指導責任者
おもな編著・著書(共著)
- 日本臨牀増刊号「頭頸部癌学 上」(2025、日本臨牀)
- 放射線治療計画ガイドライン(2024、金原出版)
- やさしくわかる放射線治療学改訂第2版(2024、Gakken)
- がん・放射線療法 改訂第8版(2023、Gakken)
- 一筋縄ではいかない症例の肺がん治療(2023、メジカルビュー社)
- 放射線治療学改訂7版(2023、南山堂)
医師 (総合医療センター)

准教授 (附属病院兼任)
吉田 謙 よしだ けん
日本医学放射線学会 放射線治療専門医・研修指導者
おもな編著・著書(共著)
- 放射線治療計画ガイドライン(2024、金原出版)
- 放射線治療学改訂7版(2023、南山堂)
- 密封小線源治療 診療・物理QAマニュアル第2版(2022、金原出版)
- 新・医用放射線科学講座 放射線腫瘍学(2020、医歯薬出版)
常勤嘱託
志賀 淑子
しが としこ
日本医学放射線学会
放射線治療専門医
非常勤
播磨 洋子
はりま ようこ
日本医学放射線学会
放射線治療専門医
日本ハイパーサーミア学会 指導医
日本がん治療認定医機構 認定医
非常勤
中島 直美
なかじま なおみ
日本医学放射線学会
放射線治療専門医
日本がん治療認定医機構 認定医
医学物理士

助教
武川 英樹 たけがわ ひでき
医学物理士認定機構
医学物理士/治療専門医学物理士
おもな編著・著書(共著)
- 診療放射線技術改訂第15版・下巻(2024、南江堂)
- 放射線治療計画プログラム搭載スクリプト機能の安全利⽤に関するガイドライン(2023、日本医学物理学会)
- 詳説 非剛体レジストレーション(2020、中央医学社)
代表的な放射線治療
強度変調放射線治療(IMRT)
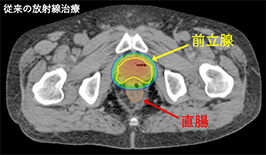
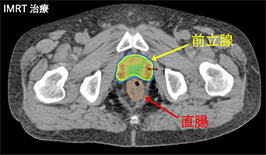
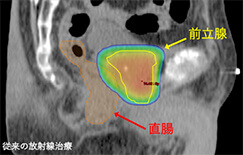
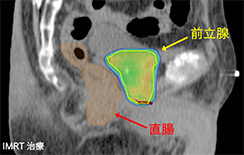
IMRTは専門のコンピュータを用いることにより、「強度変調」の名の通り放射線を当てる空間的な強さを変えることでがんの形にあわせる照射方法です。
例えば前立腺がんでは前立腺のすぐ後ろに直腸があり、放射線が直腸に多量にあたると出血するため、直腸を避けて照射する必要があります。このような場合、従来の方法では一定方向から均一の放射線が照射されるため、直腸にも放射線が当たってしまい、がんへの十分な照射が困難でした。IMRTでは照射出口に並ぶ金属のスリットをコンピュータ制御で動かすことで、直腸にできるだけ当たらないように放射線の照射範囲を調節。さらに立体的に様々な方向から照射することにより線量に強弱ができ、直腸には極力放射線を当てずにがん細胞だけに十分な放射線を当てることや、手術では治療が困難な部分への照射が可能になりました。がん細胞周囲の正常組織への照射を減らし、放射線をがんに集中することで、副作用を増加させることなく、手術と同等の治療成績を上げることが可能になりました。
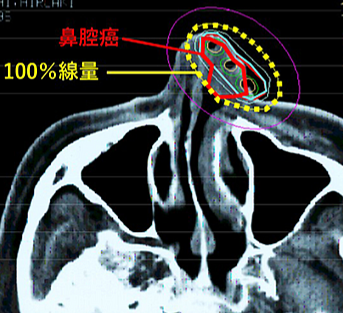
前立腺がんのIMRTは従来の8週間(37-39回)で行う治療に加え、4週間(20回)、1週間(5回)で行う治療が選択可能です。また強度変調放射線治療は、前立腺がんだけでなく頭頸部がん、脳腫瘍、婦人科がん、膵がんなど全身のがんに応用しています。詳しくは、こちらをご覧下さい。
組織内照射
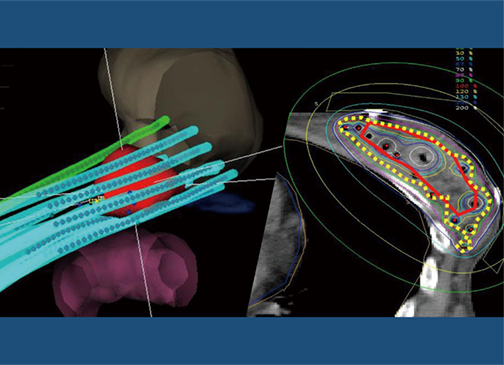
組織内照射はIMRTなど体の外から放射線を照射する治療法とは異なり、密封された放射性物質を病巣付近に挿入し、体の内から直接放射線を照射する治療法で、外部照射と比較して高い線量の照射が可能です。
組織内照射には低線量率密封小線源治療(LDR)と高線量率密封小線源治療(HDR)があり、使用する線量率で分けられます。LDRは線源を体内に永久挿入しますが、HDRは一時的に線源を挿入し、治療後に抜去します。
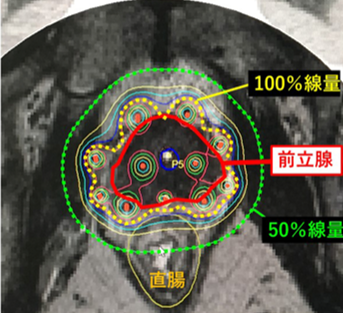
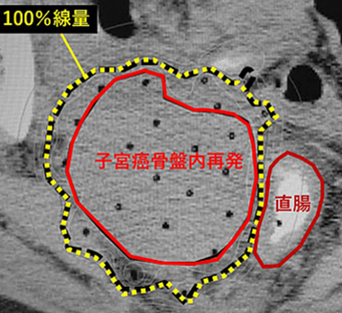
HDR治療は、病巣付近に治療用アプリケータを刺し治療計画を作成後、アプリケータの中に放射性物質である密封小線源を挿入、専用の機器を用いて遠隔で照射を行います。HDRでは線源から離れると線量が大幅に減少するため、周囲の正常組織に配慮しながら病巣には100%の線量を照射することが可能です。また、アプリケータを挿入するので膀胱や身体の動きに左右されない四次元性の高い治療方法です。
治療は疾患によりますが通常5日程度の入院で行います。
前立腺がんでは前立腺を覆う被膜にがんが広がっているケースでも線源を調節することで被膜外にも照射が可能です。附属病院では超高リスク前立腺がんの治療としてIMRTとHDRの併用照射を行っています。
詳しくはこちらをご覧下さい。
- 臨床研究
・JCOG1208(研究事務局): T1-2N0-1M0 中咽頭癌に対する強度変調放射線治療(IMRT)の多施設共同非ランダム化検証的試験
・PREP03(放射線治療研究事務局)Borderline resectable膵癌に対する 術前治療としてのGemcitabine+S-1(GS) 化学放射線療法第Ⅰ/Ⅱ相臨床試験 - 情報公開
「臨床研究に関する倫理指針(厚生労働省)」に基づき、情報を公開致します。
・高リスク神経芽腫に対する骨転移への放射線治療の臨床的意義に関する遡及的解析(中村 聡明)
・高精度がん放射線治療の確立に向けたWeb教育システム開発(中村 聡明)
・腹部骨盤領域の放射線治療再照射における正常組織耐容線量評価(吉田 麻美)
・頭頚部癌適応放射線治療の適応回数及びタイミングの人工知能に基づく最適化基盤の構築(武川 英樹)
・放射線治療品質管理・品質保証における検証効率の改善(姉帯 優介)
・放射線診断画像介入による骨関連事象回避のためのシステム(由井 綠)
・深層学習を組み込んだ革新的線量計算法の開発(武川 英樹)
・放射線治療計画における品質改善と効率性の追求(姉帯 優介)
・当院における前立腺寡分割照射の臨床結果と線量分布について(吉田 麻美)
・悪性腫瘍のリンパ節再発患者におけるオリゴ転移への根治照射による制御率の検討(廣田 香月)
・AIによる放射線治療におけるモダリティ間画像変換法の開発(小池 優平)
- 基礎研究